経カテーテル大動脈弁留置術 TAVI
特設ページ「心臓弁膜症・大動脈弁狭窄症の新しい治療法・TAVI(経カテーテル大動脈弁留置術)」を公開しております
経カテーテル大動脈弁留置術 (TAVI, transcatheter aortic valveimplantation)
または 経カテーテル大動脈弁置換術(TAVR, transcatheter aortic valve replacement)
重症大動脈弁狭窄症に対する治療のgold standardは外科な 大動脈弁置換術ですが、高齢やリスクが高く外科手術の適応とならない患者さんが、全患者の少なくとも3割以上いるということが分かっています。大動脈弁狭窄症は症状が出現してから手術をしないと予後が非常に悪く、このような手術のできない患者さんは、なすすべもなく看取らざるを得なかったのが現状でした。
このような患者さんに対し、1980年代からバルーンによる大動脈弁形成術(BAV)が行われていましたが、一時的に弁口面積が広がり症状が改善するものの、数ヶ月から一年程で再狭窄をきたし、結果的にBAVをしても予後の改善につながらないということが判ってきました。
このような問題点を克服するため、大動脈弁をただバルーンで拡張するだけでなく、弁を留置してくるという治療法がフランスのルーアン大学の循環器内科のAlain Cribier教授により考案され、2002年に第一例が施行されました。
当初は未熟な治療で周術期死亡率も大変高かったのですが、デバイスの改良、経験や知見の蓄積により、年々安全性が向上しています。
どのように弁を挿入するか?
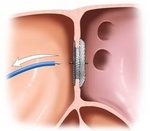
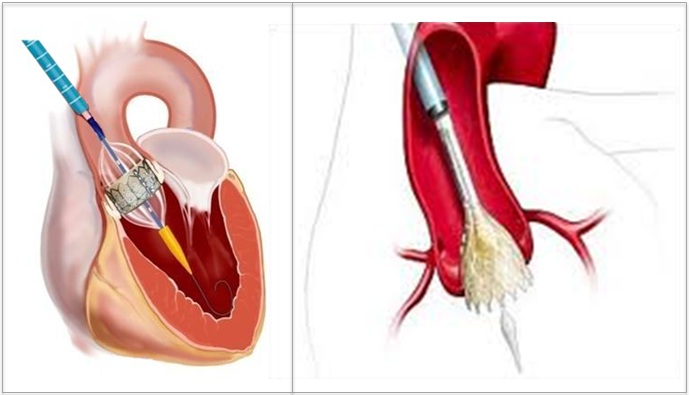
弁の留置経路としては、足の大腿動脈から留置する最も低侵襲な、経大腿動脈アプローチ(transfemoral approach)(図1左)が第一選択となりますが、足の血管が適さない場合には、心臓の先端(心尖部)から弁を挿入する経心尖アプローチ (transapical approach)(図1右)があります。他にも経鎖骨下アプローチ (transsubclavian approach)や最近では胸を小さく開けて(胸骨上部正中切開、もしくは肋間開胸)上行大動脈から弁を挿入する経大動脈アプローチ(図2)なども行われています。いずれの方法にも利点、欠点がありますので、当院では術前にCT検査やカテーテル検査などを受けて頂き、個々の患者さんに即した最善のアプローチ法の選択を行っています。
図1.経大腿動脈アプローチ transfemoral approach(左)と 経心尖アプロ ーチ transapical approach(右)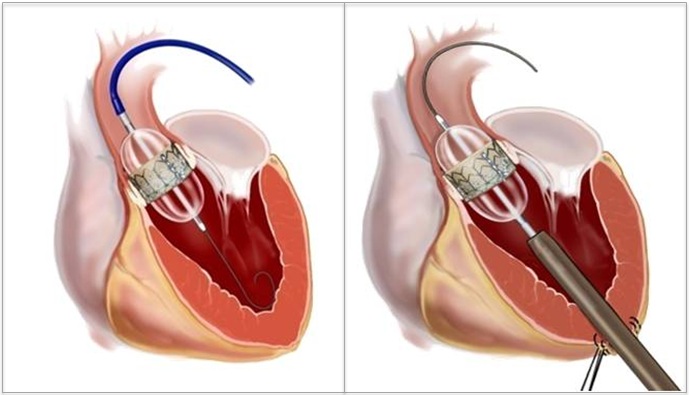
図2.経大動脈アプローチ
どのような弁が用いられているか?
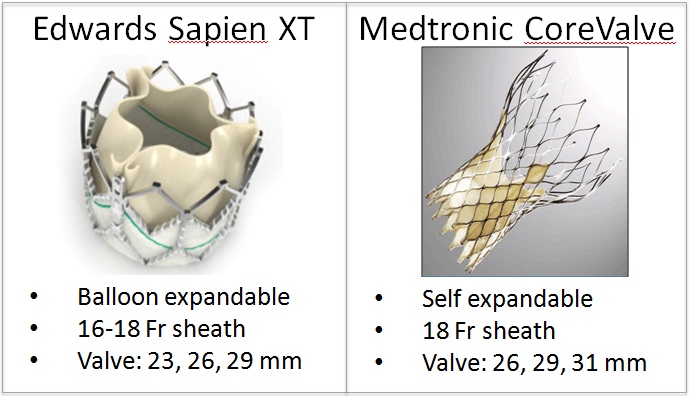
現在日本で用いられているのはEdwards社のSapien 3(図3左)とMedtronic社のEvolut R(図3真ん中)、Evolut PRO(図3右)の3種類です。これらは第2世代デバイスと呼ばれており、第1世代のSapien XTやCoreValveにさらに改良を重ねたものになります。これらのデバイスが日本でも使用可能になったことにより、さらに安全なTAVIが提供できるようになりました。
図3.Edwards社のSapien XT(左)とMedtronic社のCoreValve(右)
どのような方が対象となるか?
- 「元気であるが、何らかの理由で手術ができない
- 高度の大動脈石灰化(外科手術の際に必要な大動脈遮断が施行できないため)
- 食道の胸骨前再建後(開胸をすることで食道を傷つける可能性があるため)
- 冠動脈バイパスグラフト後(開胸によってバイパスを傷つける可能性があるため)
- その他
- 合併症のために体外循環を使用できない(外科的手術を行うには心臓を一度止める必要があるため、体外循環が必要となります。何らかの合併症により対外循環を使用できない患者さんはTAVIの適応となります。
- 頸動脈狭窄(体外循環の使用により脳梗塞の危険性があるため)
- 肝機能低下(凝固機能異常のために、体外循環の使用ができないことがあります)
- 肺疾患(体外循環の使用には人工呼吸管理が必須となりますが、肺疾患により呼吸機能が悪い方は人工呼吸管理を行うことが難しく、体外循環を使用することができないことがあります)
- 悪性腫瘍(体外循環により悪性腫瘍が全身に播種する可能性があり、体外循環を使用することができません)
- その他
- 予後(寿命)を最も左右するのが大動脈弁狭窄症であり、他の疾患でない人。例えば、悪性腫瘍など他の病気があっても一年以上は生存できると見込まれている方。
- 高齢の方
- 開胸手術では術後に活動度が低下する可能性があり、術前の生活状態に戻れない可能性があります。
- 認知症のために手技の危険性が理解出来ない場合には、適応とならないこともあります。このような場合には、TAVI施行前にバルーン大動脈弁形成術(BAV)を行い、TAVI施行が可能かどうかの判断を行う場合があります。
日本における展開
2013年10月より本邦でもついにTAVIが保険償還となっていますが、2018年の時点で既に6000例以上の患者さんがこの治療を受けられており、30日死亡率は1%以下と欧米のデータと比較しても非常に良好な成績を収めています。
当院の特色
- この治療では、カテーテル治療専門医、心臓外科専門医、イメージング専門医、心臓麻酔専門医やその他コメディカルなどからなる強固な「ハートチーム」の形成が必要不可欠で、当院でも専門のハートチーム体制を整えています。http://www.keio-minicv.com/
- 当院は大学病院としての先進的な治療に加え、循環器系のみならずすべての診療科(呼吸器、消化器、神経、血液、リハビリ、整形 etc…)が揃う総合病院としての機能を持ちあわせており、高齢かつ高リスクな患者さんに対しても集学的かつ全人的な医療を提供可能であることが、大きな強みとなっております。
- 担当の林田医師は、フランスで3年間専門のトレーニングを受け400例以上(そのうち主術者として100例以上)を経験し、日本人として最初にTAVI指導医資格を取得しています。新規TAVI開始にあたり、現在経大腿動脈アプローチ、経心尖アプローチ共に8例ずつの指導医監督下での症例施行が本邦では義務付けられていますが、林田医師は日本のTAVI施行施設のほとんどで導入時の指導に当たっており、日本における安全なTAVI導入に貢献しています。
- 当院ではヨーロッパの経験のある施設のみで行われている「超低侵襲TAVI」を積極的に取り入れています。具体的には、止血デバイスを用いた経皮的止血をほとんどの症例で行い、また肺機能低下患者さんに対し、人工呼吸器管理を必要としない局所麻酔下での手技も可能となっています。さらに僧帽弁位に人工弁が留置されているためTAVI弁の留置が困難な症例や、また低心機能で手技難易度が高い症例に対しても安全にTAVIを施行しています。2018年12月時点で、当院におけるTAVI施行件数は650例以上になりますが、手技成功率は99.9%と非常に良好な成績をおさめており、安全かつ質の高いTAVIを提供しています。
文責:林田 健太郎
≫メディア・TAVI/TAVR関連記事
●2014.04.14 「人工臓器 Vol. 42 No. 3」にTAVIの林田医師による日本語の総説が掲載されました。
"Transcatheter aortic valve
implantation: Current status and future perspectives." 人工臓器 Vol. 42 No. 3
●2014.04.10 日経メディカルに当院のハイブリッド手術室が取材されました。
「ハイブリッド手術室」でより高度な治療が可能に:日経メディカル
●2014.03.26 慶應TAVIチームが「手術数でわかるいい病院」で特集されました。
慶應TAVIチームが「手術数でわかるいい病院」で特集されました - ニュース | 慶應義塾大学 循環器内科
●2014.02.28 慶應TAVIチームがテレビ東京のワールドビジネスサテライトで取材されました。
TAVIチームがテレビ東京のワールドビジネスサテライトで取材されました - ニュース | 慶應義塾大学 循環器内科
●日経メディカルオンラインREPORT2013.11.22として、
当院の林田医師のTAVI/TAVRに関する取材記事が掲載されました。
『TAVRが変える弁置換術』~治療翌日には歩行可能、最短5日で退院できる
※ページ閲覧には日経メディカルオンラインへの会員ログインが必要です。
●情報サイトZakZakニュース記事2013.10.11として、
当院の林田医師のTAVI/TAVRに関する取材記事が掲載されました。
“心臓守る”若きエース 大動脈弁狭窄症の“新技術”普及に邁進
●innavi.net取材報告2013.10.2に
当院の林田医師のTAVI/TAVRに関する取材記事が掲載されました。
エドワーズライフサイエンスがTAVI用生体弁「サピエンXT」を発表
●弁膜症サイトへ当院 林田医師の記事が掲載されました。
経カテーテル大動脈弁治療(TAVI)とは
●日経メディカル特別編集版2013.6「循環器診療のトピックス&トレンド」に
当院の林田医師のTAVI/TAVRに関する取材記事が掲載されました。
ß
【特集】[全身の血管に広がるカテーテル治療]
経カテーテル大動脈弁留置術、手術不能例の積極治療に道
●当院 循環器内科サイトでもTAVI/TAVRについて紹介しています。ご参照ください。
「弁膜症・冠動脈疾患の低侵襲カテーテル治療専門外来」
●当院 医療・健康情報サイト KOMPASでもご紹介しています。Q & A(よくあるご質問)も
ありますので、是非ご参照ください。
「2013年10月 大動脈弁狭窄症に対する経カテーテル大動脈弁留置術(TAVI)の開始~慶應ハートチーム~」
"Road to TAVI"

"Road to TAVI"
TAVI元年。慶應大チームの軌跡をリアルタイムで紹介します。
重症の大動脈弁狭窄症で、開胸手術による治療が不可能または
非常に困難な患者さんに対する全く新しい治療です。
大動脈
ステントグラフト

開胸や開腹を要さない低侵襲な治療法。当院は、国内有数の豊富な大動脈瘤治療実績を有し、特にこのステントグラフト治療は人工血管手術とともにトップランナーとして近年さらに増加し続けています……
経皮的中隔心筋焼灼術 PTSMA
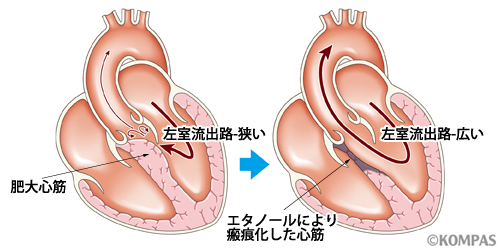
症状のある、薬物治療抵抗性の閉塞性肥大型心筋症に対して、カテーテルを使用して純エタノールにより閉塞責任中隔心筋を焼灼壊死させる治療法です。最大の特徴は「低侵襲性」(体力の消耗や傷口が小さい)です。
経皮的僧帽弁裂開術 PTMC
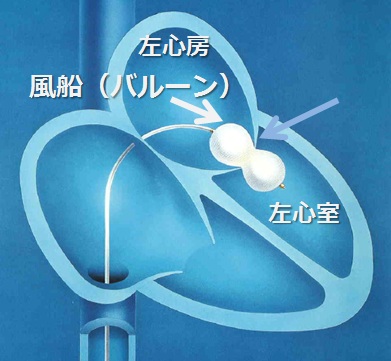
カテーテルを用いて足の動脈から直接心臓に到達、硬くなった弁にイノウエ・バルーンを運び、そこでバルーンを広げて、硬くなった僧帽弁を広げる治療。心臓手術に比べ開胸術でなく、患者さんの負担は少ない。
バルーン肺動脈形成術 BPA
局所麻酔下で行う侵襲性の低いカテーテル治療。PEAの適応外とされる高齢者、全身麻酔が困難例、末梢型のCTEPHに対しても治療可能である。複数回の治療により、PEAと同様に根治が期待できる。
TAVI 特設ページ公開のお知らせ
TAVI(経カテーテル大動脈弁留置術)特設ページを公開しております。
ページにジャンプしますか?